

























Estude fácil! Tem muito documento disponível na Docsity

Ganhe pontos ajudando outros esrudantes ou compre um plano Premium


Prepare-se para as provas
Estude fácil! Tem muito documento disponível na Docsity
Prepare-se para as provas com trabalhos de outros alunos como você, aqui na Docsity
Os melhores documentos à venda: Trabalhos de alunos formados
Prepare-se com as videoaulas e exercícios resolvidos criados a partir da grade da sua Universidade
Responda perguntas de provas passadas e avalie sua preparação.

Ganhe pontos para baixar
Ganhe pontos ajudando outros esrudantes ou compre um plano Premium
Comunidade
Peça ajuda à comunidade e tire suas dúvidas relacionadas ao estudo
Descubra as melhores universidades em seu país de acordo com os usuários da Docsity
Guias grátis
Baixe gratuitamente nossos guias de estudo, métodos para diminuir a ansiedade, dicas de TCC preparadas pelos professores da Docsity
slides resumos de PAC só o que cai
Tipologia: Esquemas
1 / 32

Esta página não é visível na pré-visualização
Não perca as partes importantes!

























MATHEUS BORTOLUZZI
CONCEITO Harrison
5 milhões de casos por ano nos EUA PAC + Influenza = 8ª causa de morte nos EUA Principal causa de morte por infecção em pacientes >65 anos Taxa de incidência: 12/1.000. <4 anos: 12-18/1.000. >60 anos: 20/1. 80% dos pacientes são tratados ambulatorialmente e 20% internados. Taxa de mortalidade em pacientes ambulatoriais < 6% e em hospitalizados 12 a 40% 18% dos pacientes hospitalizados são reinternados dentro de 1 mês. 1,2 milhão de hospitalizações, > 55 mil mortes anualmente, custo global próximo de $17bi G U I A D E P R I M E I R O S S O C O R R O S | 2 0 2 0
Aspiração das secreções orofaríngeas (Principal) Hematogênica → Ex: endocardite tricúspide Contiguidade: espaços pleural ou mediastinal Pelos e conchas nasais Árvore traqueobrônquica Atividade mucociliar Fatores antibacterianos locais Macrófagos alveolares Defesa
Bactérias Fungos Vírus Respiratórios Protozoários Influenza A e B Metapneumovírus Adenovirus VSR Parainfluenza Mais comum: Streptococcus pneumoniae
Respondem a Betalactâmico São corados pelo GRAM
Não Respondem a Betalactâmico Dificilmente corados pelo GRAM Não são isolados em culturas por técnicas convencionais Streptococcus pneumoniae Haemophilus influenzae Staphilococcus aureus Klebsiella pneumoniae Mycoplasma pneumoniae Legionella Chlamydia pneumoniae
MRSA: colonização ou infecção cutânea Enterobactérias: pacientes hospitalizados recentemente, uso de ATB recente ou comorbidades (alcoolismo, IC, DRC) P. aeruginosa: doença pulmonar estrutural (bronquiectasias, fibrose cística, DPOC grave) Legionella: DM, neoplasias malignas hematológicas, câncer, doença renal grave, infecção pelo HIV, tabagismo, sexo masculino e estada recente em hotéis e cruzeiros Associações:
MANIFESTAÇÕES CLÍNICAS Indolente ou Fulminante. Leve a Casos Fatais Febre Taquicardia Dispneia Calafrios e sudorese Dor torácica pleurítica se acometimento de pleura Tosse seca ou produtiva com escarro mucoide, purulento ou sanguinolento 20% → queixas gastrointestinais (náusea, vômitos, diarreia) Outros: Fadiga, cefaleia, mialgias e artralgias.
Risco de complicações cardíacas secundárias ao aumento da inflamação e da atividade pró-coagulante é maior → Especialmente em idosos. IAM, ICC, Arritmias Até 90% das SCA ocorrem na 1ª semana após inicio da PAC O risco de ICC de inicio recente em idosos hospitalizados com PAC pode se estender até 1 ano. PAC pneumocócica: risco aumentado devido a pneumólise que aumenta a tivação plaquetária. Observações:
DIAGNÓSTICO Clínico Sensibilidade e especificidade do exame físico: 58 - 67% Parâmetro para avaliações futuras Radiografias geralmente necessárias: Testes rápidos → Influenza: pode indicar uso de fármacos específicos e profilaxia secundária Clínica + Radiografia
Etiológico Não existem dados demonstrando que o tratamento dirigido a um patógeno seja estatisticamente superior ao tratamento empírico. Coloração de GRAM Hemoculturas Teste de Antígenos Urinários Reação em Cadeia de Polimerase Sorologia Biomarcadores: Proteína C-Reativa- piora da doença ou falha do tratamento Pró-calcitonina - diferenciar entre bacteriana e viral, determinar o uso de ATB, suspender o tratamento.
Escore 0: AMBULATÓRIO Taxa de mortalidade em 30 dias - 1,5% Escore 1 ou 2: HOSPITAL A menos que o escore seja totalmente ou em parte atribuível a uma idade >= 65 anos. Escore > 3: UTI Taxa de mortalidade - 22% TRATAMENTO Onde Tratar? CURB - 65 (C) Confusão Mental (U) Ureia > 7mmol/L (R) FR ≥ 30/min (B) Baixa Pressão PA: ≤ 90 S ou ≤ 60 D (65) Idade ≥ 65 anos
Como tratar? Ambulatório Previamente saudáveis sem história de ATB em 3 meses: Macrolídeo: Claritromicina 500mg VO 2x/dia Azitromicina 500mg VO dose única → 250mg/dia ou Doxicilina 100mg VO 2x/dia Comorbidades ou ATB em 3 meses: (1) Fluoroquinolona Respiratória: Moxifloxacino 400mg/dia VO Gemifloxacino 320mg/dia VO Levofloxacino 750mg/dia VO ou (1) Betalactâmico: Amoxicilina 1g 3x/dia Amox/Clavulanato 2g 2x/dia Alternativas: Ceftriaxona 1-2g/dia Cefpodoxima 200mg VO 2x/dia Cefuroxima 500mg VO 2x/dia
(2) Macrolídeo Pneumococo (T) Mycoplasma (A) H.Influenzae (T)
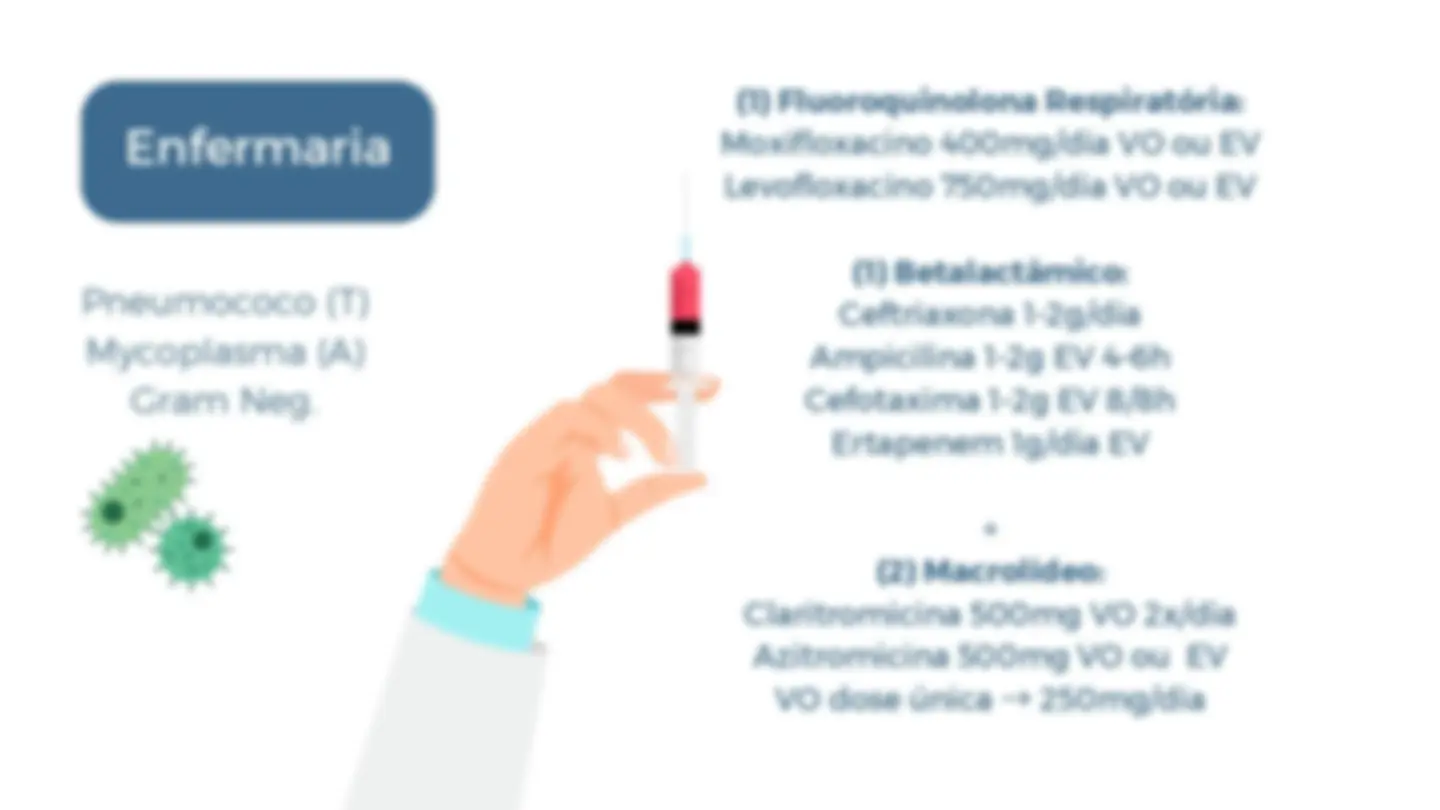
Enfermaria (1) Fluoroquinolona Respiratória: Moxifloxacino 400mg/dia VO ou EV Levofloxacino 750mg/dia VO ou EV (1) Betalactâmico: Ceftriaxona 1-2g/dia Ampicilina 1-2g EV 4-6h Cefotaxima 1-2g EV 8/8h Ertapenem 1g/dia EV
(2) Macrolídeo: Claritromicina 500mg VO 2x/dia Azitromicina 500mg VO ou EV VO dose única → 250mg/dia